提纲
介绍眼震解剖生理,分类,检查,鉴别,分析和评估
眼震定义
眼球震颤(Nystagmus,简称眼震)是一种不自主、快速、规律性、振荡性眼球运动,至少有一个慢相。急跳性眼震有一个慢相和一个快相;摆动性眼震只有慢相 1。眼震均以慢相开始2。
概 述 1
(1)眼震的病理形式有很多原因,但通常是由影响周围前庭、脑干或小脑的疾病引起的,少见与于前视觉通路或大脑半球病变。
(2)眼震不同于扫视侵扰和视振荡,如方波跳动、视扑动和眼肌阵挛,后者是在眼球固视过程中出现的不恰当扫视(快速眼动),导致视线离开视靶。
(3)眼震可以是持续性或发作性的。眼震的发作可能是自发的,可能只发生在特定的注视位置或观察条件下,或可能是由特定的动作触发的。
(4)眼球震颤有许多现象学特征,其中许多与特定的潜在病理机制有关。特定形式的眼球震颤有时会根据这些属性的组合被赋予特殊的名称。
眼震的分类
眼震是重要的临床体征,有时甚至是唯一的临床体征。因此全面了解眼震类型及其分类对认识眼震非常重要。 由于眼震表现形式多种多样,因此能涵盖各方面的眼震分类历来不易,很具挑战性。鉴于眼震涉及的引发因素较广,侧重点不同产生不同视角,因此分类标准也太不相同。其中两个分类特别值得注意:(1)CEMAS分类, (2) ICVD分类。
CEMAS分类3
CEMAS分类(Classification of Eye Movement Abnormalities and Strabismus,CEMAS) 全称为眼动异常和斜视分类,CEMAS 工作组(CEMAS working group)主要由眼科和神经眼科临床专家及其研究人员组成。这个分类主要是从眼科和神经眼科角度对眼动异常和斜视问题分类。
由于眼震是一种特殊形式的眼球运动,因此这个分类也包含了对眼震的分类。关于眼震的分类包括:生理性眼震,病理性眼震,各种类型的眼动异常。其中病理性眼震的主要包括:1)3个在婴儿期发生的先天类型眼震综合征,2)前庭源性眼震,3)固视维持障碍性眼震,4)视觉丧失性眼震,5)其他类型的摆动型眼震。
其中关于先天类型眼震的分类得到广泛应用,这得益于动物实验模型的建立和动物实验的进展,对先天类型眼震的发病机制和认识取得了进展。CEMAS 工作组在结合大量临床和实验室证据,同时在兼容综合征之间有时发生重叠的基础上制定了分类,从而避免了完全基于不确定发病机理的诊断标签。
ICVD眼震分类3
ICVD是由Bárány学会发起的,旨在制定能够被各国广泛接受的全面的分类方案和对每个前庭疾病的定义。ICVD包括4个层面的内容:(1)症状和体征;(2)综合征;(3)功能障碍和疾病;(4)发病机制。ICVD 眼震分类(Classification of Vestibular Signsand Examination Techniques: Nystagmus and Nystagmus-like Movements)于2019年7月发布,将眼震作为前庭体征之一进行分类1。ICVD的分类委员会主要由耳科和神经耳科临床专家及其研究人员组成,作为前庭体征分类的重要组成部分。这个眼震分类主要从耳科和神经耳科角度从现象出发针对眼震和眼震样眼动进行了分类,对CEMAS中涉及眼科的眼震分类涉及较少,或归入其他类别。这个分类大致有以下几个眼震类型:1)生理性眼震:列举了在生理条件可以产生的7类眼震。2)病理性眼震:根据眼震的诱发形式分为自发性眼震,凝视诱发性眼震,触发性眼震三大类。每个类型内又包含若干种类。3)眼震样运动:本质上是一种完全的或不完全的快速眼球运动,而非眼震(至少具有一个慢相的一种快速节律性往返的不随意性眼球运动)。
眼球的运动生理
Donders法则
Donders发现,不管眼球转向任何注视位置,所产生的旋转量都是一定的,与眼球到达该注视位置的途径无关,这就是Donders法则。
旋转的量是可预知的,它随着眼球从原在位到注视位置运动的量增加而增加。对于10°垂直运动和10°水平运动到达的斜位,有1°的旋转;20°的垂直和水平运动有3°的旋转;30°的斜向运动有8°的旋转;40°的斜向运动有15°的旋转。

图1 Donder法则示意图
A.眼球处于原位;B.C.眼球水平、垂直运动,无旋转,角膜上标记的十字线与参考线重合;D.眼球向斜方向运动,发生倾斜,十字线与倾斜角为T,AA’为角膜位于原位到斜位的连接线
Listing法则
Listing证明,无论视轴或视线向任何方向运动,只要视轴运动的平面与Listing平面内的一个轴垂直,则后像的方向就不会出现倾斜。所以,Listing法则可表述为:当头保持正直,眼球从第一眼位转向斜方向眼位时,如果运动始终是围绕着最初及最终视线所在的平面相垂直的轴进行,在所到达位置上所产生的旋转角都是相等的。
可以想象一个与眼球赤道部相切的并把眼球平分通过眼球旋转中心的垂直面(称为Listing平面),有一个杆置于这个平面中心可以像钟的指针一样旋转。这个杆也是眼球的旋转轴。对于眼球向上的位置,这个轴放置在3~9点水平位。对于斜向旋转,这个轴置于一个斜轴的位置,也就说10:30到4:30的位置。
Listing法则同样适用于异常的神经支配导致的眼球运动的限制和正常的集合。例如:对于每4°的集合.有1°度的外旋。
Listing法则对于正常的眼球运动来说具有一定的解剖基础。Listing平面如同一个弹性膜悬吊眼球在其中。如果眼球向任何方向运动,都遵循Listing法则。解剖上,眼眶中有一个脂肪和纤维肌性组织构成的基架悬吊眼球和肌肉的前三分之一,并固定于眼眶壁。这好似眼球悬吊在几毫米厚的泡沫乳胶层。眼球因而一定程度上受到机械限制,但这种机械限制只是部分性的。眼外肌的功能是使眼球遵循一定的程序向各个注视眼位运动。非麻痹性脑干损伤时,眼球运动将偏离Listing法则。
双眼直视、目光注视远处目标(例如,当驾驶汽车时)时的眼位通常接近前面所说的“原位”,虽然临床上难以区分,但仔细的眼动记录已经证实扫视、跟踪和头部线性运动时的眼动反应基本遵循Listing定律,但头部旋转运动时的眼动反应则并非如此。因此,对于一种特定形式的眼震,根据其眼动是否遵循Listing定律,就可以判断其发病机制是否源于平稳跟踪系统、线性前庭眼动反射(VOR)系统或角VOR系统。
Pulley结构
Pulley 是由平滑肌 、 胶原和弹性蛋白组成的眼外肌纤维弹性袖 (fiborelastic sleeves) 。 它位于眼球赤道部和赤道部稍后方, 约在直肌附着点后10 mm左右 , 将眼外肌悬吊于眶筋膜并与邻近眼外肌的纤维弹性袖相连续。下斜肌眶层肌纤维附着于其本身、下直肌、外直肌的Puney结构及其周围纤维组织,使下斜肌的移动与后两者相互影响,如,下斜肌在与下直肌交叉处呈弧形弯曲,弯曲部位随着眼球由下而上注视而逐渐向下斜肌前部移动。Clark等5采用MRI对n例正常人观察发现,第二注视眼位上所有直肌的路径都在眼球中心后3~9mm处表现出了高度一致的弯曲,从而证实pulley的立体定位。他们推论pulley的存在可能简化了眼球运动的神经控制4。
主动Pulley假说(active pulley hypothesis)
眼外肌的球层直接牵拉眼动进行运动,而眶层附着于相应的Pulley结构,影响着眼外肌的旋转轴;眼球运动过程中pulley作协调的、与注视相关的前后移位。
物理学及计算机技术在眼外肌Pulley运动模型中的应用
眼球运动的角速度为一矢量, 即与时间和眼球方向相关5。以计算机眼球运动模型为基础, Raphan6研究了不同Pulley系数与眼球扫视的关系:Pulley系数值小于0.5时, 眼球的旋转矢量与扫视方向相同, 而Pulley系数值大于0.5时眼球旋转矢量却发生相反的改变。现有眼外肌Pulley理论为基础, 学者开发了OrbitTM计算机生物力学模型, 对眼球运动进行个体化模拟。对临床Brown综合征患者进行模拟发现大多数患者是因为上斜肌肌肉-肌腱复合体没有弹性, 不能正常松弛而造成的7。
眼球运动模型
不管是临床还是科研,建立三维眼球运动模型有助于眼震的诊断和分析。眼外肌是三维建模分析眼球运动不可或缺的因素。
1971年,collins提出了最初的经典的眼球运动模型,Miller改进了眼球运动模型,该模型不断更新发展并在上世纪年代开始用于计算机仿真模拟。随后发现眼眶壁上存在着控制眼外肌路径的结缔组织结构(pulley),改变了人们对眼球运动的认识,近年来提出的模型就包括眼外肌滑车组织。
人眼窝中除了上睑提肌是骨豁肌外,还存在着条眼外肌,包括4条直肌(外、内、上、下直肌)和2条斜肌(上、下斜肌)。4条直肌共同起源于眼窝尖端的Zinn总腱环处,总腱环附着在蝶骨翼及骨膜上,浓密的结缔组织内衬在眼窝内,总腱环横穿过眼眶上裂下部后到达视神经孔;上斜肌起源于总腱环上内部的薄骨膜处;下斜肌是唯一起点不在眼窝尖端的眼外肌,而是起源于泪腺窝的横向边缘处(即眼窝前鼻)。

对于4条直肌来说,成年人的外直肌和内直肌的长度约为41mm;上直肌最长,平均为42mm;下直肌最短,平均为40mm。眼外直肌在眼球上的嵌入点到角膜异色缘的距离是不同的,上直肌最长,内直肌最短。上斜肌是眼外肌中最细、最圆、最长的肌肉。上斜肌沿眼眶内壁与眼眶顶边界的长度约有,并有约的长度从眼眶边缘穿过位于眼眶顶下前内侧的纤维筋膜结构滑车的腱状部分;滑车改变了上斜肌的起点位置成为这条肌肉的功能性起点。上斜肌的肌腱深深地穿过上直肌后嵌入进眼球后极的巩膜外侧,上斜肌肌腱的嵌入位置位于眼球旋转中心的颞后部,这就是上斜肌有复杂的旋转竖向功能的原因。下斜肌穿过下直肌下方后嵌入进眼球外侧后极的巩膜处,下斜肌的嵌入点离视网膜黄斑比较近。
眼外肌控制眼球运动的时候,按其功能可以分为主动肌、措抗肌和协同肌。每一条眼外肌的收缩都产生一定方向的眼球运动,眼球向某一特定的方向运动时,起主导作用的肌肉称为主动肌。同一眼球运动下与主动肌相反方向运动的肌肉称为拮抗肌;眼外肌有对措抗肌:内直肌与外直肌、上直肌与下直肌、上斜肌与下斜肌。眼球做某一运动时,除主动肌外,其辅助作用的肌肉称为协同肌;如上斜肌和下直肌都是下转肌,它们在眼球下转运动时是协同肌。
在微观水平,眼外肌的构成几乎与骨豁肌无二。但是,与大多数骨豁肌相比,眼外肌表现出更强的塑性。
眼球系统建模研究有助于弦晕的诊断和眼电震图的测试分析,而眼外肌是三维眼球建模研究中不可或缺的因素。
近年来的一些研究已经证明眼外肌滑车(pulley)是眼外肌的功能性起点。
神经因素还是力学因素控制着眼球运动,是眼科学上研究眼睛运动领域极具争议的话题。近年的眼球生物力学研究倾向于支持力学因素尤其是与核磁成像技术研究结果相符的主动滑车(pulley)理论,即眼球位置和眼球运动类型的变化能够瞬间改变滑车的位置。
但是,眼外肌维持眼球在固定位置的稳态平衡是由大脑程序化控制的。

主动滑车模型草图
建立眼部组织的有限元模型,从眼球解剖学资料中获取眼球和眼外肌的相关几何参数,建立的眼部组织三维有限元模型能较好的反应眼球及其六条眼外肌之间的形态特点以及附着位置。将眼球视为线性材料,眼外肌釆用上述猪眼外肌实验数据拟合的超弹性材料特性参数。对建立好的有限元模型施加载荷和位移,分析眼球运动和眼外肌受力之间的关系8。
眼震的描述
需要在空间坐标系中来描述眼球的三维运动。理想的参考系是半规管,半规管总管顶部和眼球底部构成水平面。在描述眼震时,应明确所使用的参照系。
在描述眼震中的眼动时,从眼球的初始位置到眼球终末位置的路径被称为轨迹(trajectory)。
对于自发性垂直或水平眼震,让患者在直视头位时向与眼震方向垂直的方向凝视,通过观察眼震的变化,可以判断引起眼震的异常信号是否与眼(或头)相对固定。
| 幅度(Amplitude) | 频率(Frequency) | 强度(Intensity) |
|---|---|---|
| 正常: <5° 中度: 5-15° 重度: >15° | 慢:1-2Hz 中: 3-4Hz 快: >5Hz | 强度=幅度*频率 |
眼震方向描述
描述扭转性(torsional)眼动:用眼球上极(12点钟位置)朝向某侧耳的旋转来描述扭转方向(例如:眼球上极向右耳急跳)。
对于单眼或非共轭运动,内旋指眼球上极朝向鼻子的旋转;外旋指的是眼球上极朝向耳朵的旋转。共轭性眼球扭转运动(典型的如具有扭转运动成分的眼震),一只眼内旋,而另一只眼外旋。在以头为参照的坐标系系中,共轭性扭转运动应描述为眼球上极向右耳或左耳旋转。
如左后半规管病变引起的BPPV,无论向哪个方向凝视,其导致的眼动旋转轴均与受累半规管平面的垂直轴平行(距鼻枕轴前端、耳间轴左端均为45°角的位置)[38,43]。当受试者向左侧45°偏心注视时,眼震相对于眼球表现为围绕视线轴的单纯扭转运动,但是当受试者向右侧45°偏心注视时,眼震相对于眼球表现为单纯垂直运动。
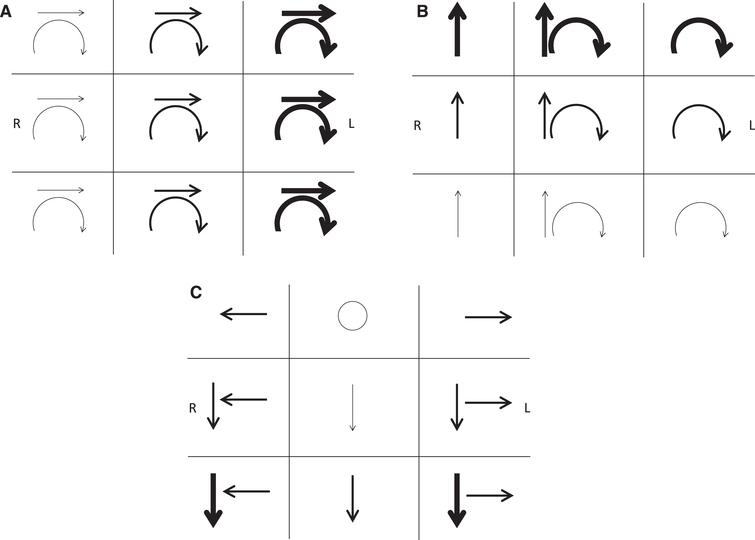
图1所示:急跳性眼震示意图。在二维界面上表示三维眼动的重要属性是有挑战性的,需要小心避免歧义。与描述眼震一样,其示意图应记录9个基本注视位置的方向和强度。如果眼震不是共轭的,可以单独记录每只眼睛的特征。通常,眼动是检查者在患者面前画出来的,文中应指出箭头代表的是慢相方向还是快相方向。在A-C中,箭头表示快相方向,箭头的粗细反映眼震强度。在每个示意图中必须指明参照系,以便明确用于各个凝视位描述眼震的箭头是在头参照坐标系(与患者面对面观察时)还是眼参照坐标系(沿患者视轴观察时)。最有效地描述病理性眼震的参照系,通常是与引起眼震的机制或部位联系最密切的参照系。例:(A)自发性三度左向水平扭转性前庭外周性眼震。直视时水平-扭转眼震符合亚历山大定律(向快相方向注视时眼震强度增加,向慢相方向注视时眼震强度减少),是典型的尚未代偿的右侧外周前庭病变。在这种情况下,眼震方向箭头位于头参照坐标系中,反映了所有三个半规管受损的综合效应,无论注视位置如何,相对于头部及迷路方向固定(见图3)。(B)LP-BPPV眼震。左侧Dix-Hallpike体位诱发的眼震为上跳伴扭转成分眼震,直视时眼球上极朝向左耳扭转。由于眼震方向是固定在左后管平面上的,当沿着患者的视轴观察时,在向右注视时主要是垂直成分,在向左注视时主要是扭转成分(如,本示意图中代表眼参照坐标系的每个框中所记录结果),并且遵守亚历山大定律。请注意,从检查者的角度看,快相扭转可能会描述为顺时针方向(不正确,但通常使用),但从患者的角度看,可能会被描述为逆时针方向(正确,较少用)。(C)自发性下跳伴双侧凝视维持性眼震。直视时较弱的单纯下跳眼震,向两侧或向下注视时,与病理性双眼凝视维持性眼震有关。此示意图使用头参考坐标系,表明无论凝视位置如何,下跳成分固定在半规管坐标。这提示下跳眼震来自于垂直旋转VOR的前庭张力失衡。
眼震波形
眼震“波形”是眼震在眼动记录图上所显示的振荡现象(图2)。它反映了眼震速度(和方向)随时间的变化(与反映眼球位置随时间变化的轨迹不同)。

图2所示:常见的眼震慢相波形。(A)恒速(线性)波形,伴随快相,呈锯齿状,为前庭或大脑半球病变的特征性表现。(B)减速型波形,速度呈负指数递减,是典型的因神经整合中枢受损引起的病理性凝视诱发性眼震。(C)增速型波形,提示神经整合中枢不稳定。(D)摆动性眼震,只有慢相成分。
眼震的影响因素
眼震的特征可受眼球在眼眶内位置的影响。应该在九个主要凝视眼位(中心位,右,左,上,下和四个斜视位)和会聚时评估眼震是否存在以及眼震的强度、方向。
眼震的其他属性
除平面、轴和方向这些属性外,在床旁查体或利用眼动检查设备评估时,还需要对眼震和其他眼动的一些属性进行定性或定量描述(表2):

眼震分类和影像
眼震的影像直观,有助于理解。ICVD设立了眼震视频数据库9。
1.生理学眼震(PHYSIOLOGIC NYSTAGMUS)
正常个体在非病理情况下发生的眼震,为自然行为的一部分或是对生理刺激的反应。
1.1生理性终末眼震(Physiologic end-point nystagmus):
在无病理变化前提下凝视诱发的眼震,属于凝视维持功能的正常变异。正常健康个体在25°~65°侧方凝视时可出现生理性终末眼震,快相朝向固视目标,慢相背离固视目标,频率为1~3 Hz。
生理性终末眼震视频
视频说明:生理性终末眼震 正常受试者在向极左和极右注视时表现为注视方向跳动的低速眼球震颤,呈典型的生理性终末眼震。
1.2旋转中眼震(Per-rotational nystagmus):
在头部和身体旋转过程中出现的眼震,快相朝向旋转方向。
1.3旋转后眼震(Post-rotational nystagmus):
是围绕地球重力线从快速加速旋转到急停诱发的前庭眼震,在黑暗环境中5~10 s后,眼震衰减完。
1.4视动性眼震(Optokinetic nystagmus):
由运动的全视野视觉刺激诱发的眼震,可以是在光线下自身持续旋转形成的视觉刺激,也可以是围绕被检查者旋转产生的视觉刺激。慢相是视景运动的方向,因刺激方式的不同,眼震方向可以是水平、垂直或扭转的。
检查方法:刺激性光点在受试者的视野范围内水平移动,移动速度每秒30°,受试者双眼跟随光点移动,同时头保持不动。
1.5视动后眼震(Optokinetic after-nystagmus):
在黑暗环境下,当视动刺激停止后仍存在的与原视动刺激方向相同的眼震。
1.6冷热试验诱发的眼震(Caloric nystagmus):
向耳内灌入温度与体温不同的水,或朝向鼓膜吹入温度与体温不同的空气而引起的前庭性眼震。
检查方法:向患者外耳道内灌注温度分别为30℃和44℃的冷热水,温度经热传导改变半规管对应点的内淋巴液温度,在半规管内淋巴液中形成温度差,进而形成密度差,使内淋巴形成有规律的流动,刺激壶腹嵴,产生眼震。
1.7前庭磁刺激(MVS)诱发的眼震(Magnetic vestibular stimulation):
迷路受强磁场影响导致的前庭性眼震。机制可能是高强度静态磁场产生的Lorentz力,作用于内淋巴,使半规管中的内淋巴移动,产生眼震和眩晕
2.病理性眼震(PATHOLOGIC NYSTAGMUS)
疾病累及一个或多个眼动系统而引起的眼震。
2.1自发性眼震(Spontaneous nystagmus):
头处于静止直立位,眼位于中央固视位置出现的眼震,并非由姿势或其他激发动作导致。
2.1.1 自发性周围性前庭眼震(Spontaneous peripheral vestibular nystagmus):
由于双侧迷路或前庭神经之间的前庭张力不平衡而引起的自发性急跳性眼震。
该型眼震应具备下列特征:在头参照系中双眼协同运动;在单一平面上跳动,眼震方向与凝视位置无关;符合亚历山大定律;固视抑制;眼震电图呈现恒速慢相。
自发性前庭周围性眼球震颤视频
视频说明:自发性前庭周围性眼球震颤 左侧梅尼埃病患者,表现与注视位置无关的在单一平面和方向(右侧)的自发,双眼,共轭的抽搐性眼震。当视觉注视被移除时,它遵循亚历山大定律:在直视中出现,在向右注视的快速相位方向上增加强度,在向左注视的慢速相位方向上几乎消失但仍然向右跳动。这将被认为是一个固视消除的“三度”前庭眼震。在视觉注视过程中,右向眼震被显著抑制,但仍然存在于正前方注视中,在右向注视时再次增加,但在左向注视时消失(因此在注视过程中被认为是“二度”前庭性眼球震颤)。由于这个例子是由于左前庭紊乱引起的,所以右跳动性眼球震颤被认为是一种抑制性的自发性周围性前庭震颤(2.1.1.1.)
2.1.1.1.自发性周围性前庭眼震,抑制型(Spontaneous peripheral vestibular nystagmus, inhibitory type):
由一侧前庭功能降低或丧失导致的双侧前庭张力不平衡所引起的自发性前庭外周性眼震。
2.1.1.2.自发性周围性前庭眼震,兴奋型(Spontaneous peripheral vestibular nystagmus, excitatory type):
由一侧前庭功能增强导致的双侧前庭张力不平衡所引起的自发性前庭外周性眼震。
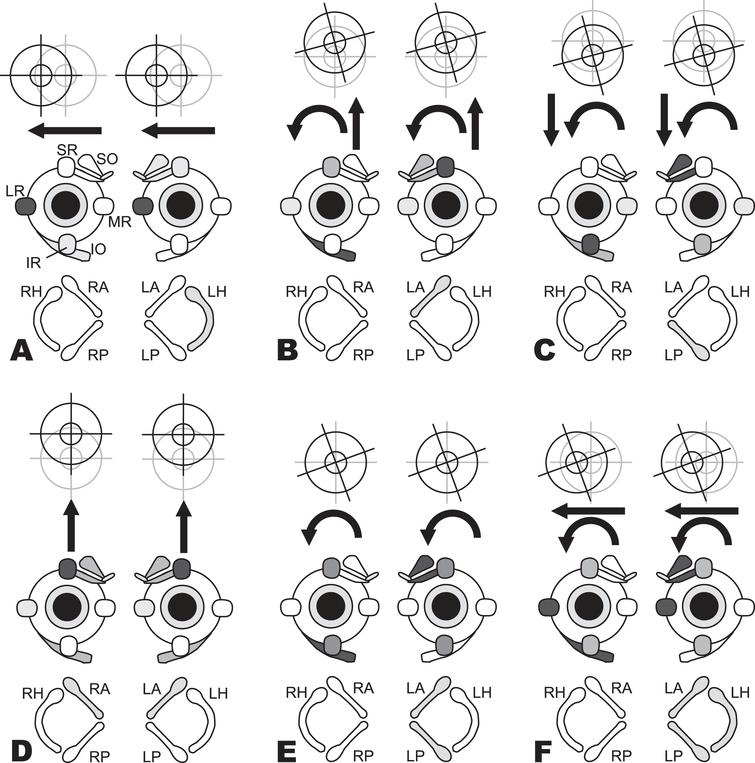
图3所示:单个半规管兴奋时所观察到的眼震慢相。在每图的底行(A到F)中,阴影表示兴奋的半规管。在第二行的示意图描绘了被激活的眼外肌(阴影越深,表明激活程度越强)。在第一行中,表示yaw、pitch和/或roll合力产生的眼动。(A)兴奋左水平(LH)管引起慢相向右,主要是由于激活右侧外直肌(LR)和左侧内直肌(MR)所致。(B)兴奋左前(LA)管引起向上/顺时针(从患者角度看)慢相,是右侧下斜肌(IO)和上直肌(SR)以及左侧上斜肌(SO)和SR的共同作用所致。(C)兴奋左后(LP)管会导致向下/顺时针方向(从患者的角度来看)的慢相,是右侧IO和下直肌(IR)以及左侧SO和IR的共同作用所致。(D)同时等量兴奋左前(LA)管和右前(RA)管,激活双侧SR和斜肌,由于各管的扭转成分相互抵消,导致慢相单纯向上。(E)同时等量兴奋左前(LA)管和左后(LP)管刺激眼外肌活动,每个半规管单独作用的向上和向下的拉力相互抵消,导致单纯扭转性眼震。(F)共同等量兴奋左侧三个半规管,产生右顺时针方向(从患者的角度)的慢相,是这些半规管共同作用的结果
2.1.1.3.恢复性眼震(Recovery nystagmus):
是指自发性前庭外周性眼震经过一段时间后出现眼震方向的逆转(通常为数小时或数天,具体取决于病因),是由于最初产生抑制性眼震的前庭疾病的恢复所致。
2.1.2.自发性中枢性前庭眼震(Spontaneous central vestibular nystagmus):
自发性中枢性急跳性眼震是由于参与前庭眼反射或对前庭眼反射进行适应性调控的中枢神经系统反射环路功能障碍所致。中枢前庭系统参与感知头和身体运动,由前庭、视觉、平衡和姿势信号驱动,产生眼球运动。当中枢前庭系统功能障碍时,则出现眼动障碍。
2.1.2.1.以水平方向为主的中枢性前庭眼震(Predominantly horizontal central vestibular nystagmus):
在直视眼位向前注视时出现的以水平方向为主的自发性中枢性前庭眼震。
2.1.2.1.1.方向固定的水平性中枢性前庭眼震(Direction-fixed horizontal central vestibular nystagmus):
在直视眼位向前注视时出现的以水平方向为主且方向固定的自发性中枢性前庭眼震。
注释:在急性眩晕综合征中,中枢性前庭眼震通常以水平方向为主(纯水平或水平-扭转性),很容易与前庭神经炎或其他疾病导致的自发性前庭外周性眼震相混淆(2.1.1.)。这种情况最常见于小脑或脑干卒中,此时需要借助其他提示中枢性病变的体征如前庭眼动反射正常、凝视诱发性眼震(2.2.1)、眼偏斜(skew deviation)(通常是中枢体征)、垂直平滑跟踪受损以及前庭眼动反射抑制障碍等帮助定位。与自发性外周性前庭眼震不同,固视与否对中枢性前庭眼震的慢相角速度没有影响。摇头或头位改变可能会导致反向眼震,但眼震方向不会自发逆转(不同于周期性交替性眼震2.1.2.1.2),也不会因不同的固视状态而反转(不同于隐性眼震2.1.2.1.3)。
2.1.2.1.2.周期交替性眼震(Periodic alternating nystagmus):
双眼共轭性水平急跳性眼震,眼震方向每隔90-120秒自发逆转,见于小脑小结和蚓垂受损。
周期交替性眼震视频

周期交替性眼震: 女性,25 岁,自幼持续性眼震、视物模糊。出生时患有脊椎裂、脑积水病史,曾行脑室侧脑室分流术。查体:周期交替性眼震。头颅 MRI 示小脑发育不全,扁桃体疝入椎管内,桥脑、延髓、第四脑室下移,正常的延颈交界处屈曲变形,诊断为 Arnold-Chiari 畸形 II 型。
2.1.2.1.3.隐性眼震(Latent nystagmus):
协同水平急跳性眼震,双眼注视时无眼震,遮盖一眼时出现眼震。双眼眼震的快相朝向未遮盖侧。视觉前庭疾病伴斜视、弱视及分离性垂直眼偏斜是产生这种眼震的部分原因。
2.1.2.2.以垂直或扭转成分为主的中枢性前庭眼震(Predominantly vertical or torsional central vestibular nystagmus):
在直视眼位以垂直或扭转成分为主的自发性中枢性前庭眼震。
2.1.2.2.1.下跳性眼震(Downbeat nystagmus):在直视眼位以下跳成分为主的自发性中枢性前庭眼震。
注释:下跳性眼震主要是由前庭小脑功能障碍引起。通常在侧向凝视、向下凝视时增强,或者可能仅在侧向凝视时明显,并且经常伴有双侧凝视性眼震(2.2.1.)。眼震慢相通常为恒速型,且遵循Alexander’s定律(向上凝视时强度最小,向下凝视时强度最大),然而有时下跳性眼震在向上凝视时强度最大且慢相呈增速型。下跳性眼震通常不能被固视抑制。双眼会聚运动、仰卧或俯卧头位时可能会出现眼震增强、减弱或逆转为上跳性眼震(中枢性位置性眼震2.3.1.3.)。剧烈的水平或垂直摇头试验(2.3.2.)或过度换气(2.3.8.)可能导致眼震增强。有些患者可能存在分离性眼震成分。Wernicke脑病累及延髓背部、前庭神经核能引起下跳性眼震。双侧梅尼埃病也可出现发作性下跳性眼震,可能与后半规管抑制有关。
下跳性眼震视频(A)(B)
视频说明:下跳性眼震 记录了两例下跳性眼震(A)前庭偏头痛急性眩晕发作期(B)脊髓小脑共济失调。


病例说明:女性,26 岁,振动幻视加重 5 年余。查体:下跳性眼震,侧视时加剧,左视时同时伴凝视诱发眼震。红色箭头:小脑扁桃体下疝,颈髓延髓交界处受压,诊断为 Arnold-Chiari 畸形 I 型。蓝色箭头:松果体囊肿10。
2.1.2.2.2.上跳性眼震(Upbeat nystagmus):
在直视眼位以上跳成分为主的自发性中枢性前庭眼震。桥脑旁正中梗死可出现上跳眼震。
注释:与下跳性眼震相比,直视眼位时的上跳性眼震较少见,且定位困难,但最常见于延髓旁正中结构病变。在侧向凝视时一般无明显增强,但可能受会聚的影响。它通常遵循Alexander’s定律(向上凝视增强),有时向下凝视时也可增强,慢相可呈恒速性、增速型或减速型。与下跳性眼震类似,上跳性眼震也可受头位影响,通常不被固视抑制。上跳性眼震有时伴有少量水平成分,从而产生交替向左右斜上方的快相眼震,形成蝴蝶结样眼震轨迹。
上跳性眼震视频
视频说明:上跳性眼震 前庭偏头痛患者急性眩晕发作时在中心注视位置记录的上跳性眼震。


病例说明:男性,33 岁,急性起病的肢体无力及新发振动幻视。查体:右肢 V-级,左肢 IV 级,伸舌左偏,四肢腱反射+++,踝阵挛+ 。MRI T2WI 示延髓内侧梗死信号10。
2.1.2.2.3.旋转性眼震(Torsional nystagmus):
在直视眼位以扭转方向为主的自发性前庭中枢性眼震。最常见于延髓或中脑损害。


病例说明:男性,49 岁,头部外伤蛛血后 3 小时后出现左肢无力。查体:嗜睡、头左倾、部分性 Horner 综合征(与下丘脑下行交感神经通路受损有关),左肢 IV 级。图右:FLAIR 示右侧丘脑内侧高信号。图左:T1+C 示同部位片状强化。诊断为蛛网膜下腔出血后丘脑旁正中动脉痉挛、丘脑内侧梗死10。

图 中枢性眼震鉴别表
2.1.3.其他自发性中枢性眼震类型(Other spontaneous central nystagmus forms):
由中枢神经系统功能障碍引起的自发性眼震,可表现为摆动性或急跳性波形,但不一定是由于前庭中枢环路病变所致。
2.1.3.1.婴儿眼震(Infantile nystagmus):
在出生后或婴儿发育期出现的共轭性水平眼震。此类型眼震符合眼坐标系眼震特点,眼球向上或向下注视时,眼震方向仍然保持水平。婴儿眼震多为摆动型或速度递增递减型,可在两个波形之间见到像标点符号似的间隔,叫做中心凹期,是眼睛中心凹稳定地瞄准物象时出现的短暂眼震静止期,这是婴儿眼震综合征患儿视力接近正常的原因之一,眼震通常在侧方注视时增强,但在零区间时眼震强度变弱或眼震停止,患者通常采用适应性头位以接近眼震最弱的零区间,以获得清晰视力。
2.1.3.2.获得性摆动性眼震(Acquired pendular nystagmus):
婴儿期之后出现的可能具有水平、垂直和扭转成分的摆动性眼震。
2.1.3.2.1.眼-腭肌震颤(Oculopalatal tremor):
是获得性摆动性眼震的一种形式,其特征是大振幅、低频率(1-3Hz),并且通常为双眼非共轭性的垂直、扭转和水平振荡,闭眼时加重。眼-腭肌震颤综合征还包括软腭的同步运动,有时累及源于同一腮弓的其他肌肉。见于GuillainMollare三角中的脑干或小脑损害,伴肥大性下橄榄核变性。
2.1.3.2.2.眼-咀嚼肌节律性收缩(Oculomasticatory myorhythmia):
是一种分离性获得性摆动性眼震,其特征为摆动频率约为1Hz的会聚-分离性振荡,通常伴有下颌、面部或四肢的同步振荡运动。可见于中枢神经系统Whipple病。
2.1.3.3.跷跷板样眼震(Seesaw nystagmus):
是一种分离性眼震,前半周期一侧眼球慢相向上并内旋,同时另一侧眼球慢相向下并外旋;后半周期眼震慢相或快相的方向反转。


病例说明:男性,52 岁,头痛伴视野缩小 1 年。查体:双颞侧偏盲,跷跷板眼震。T2-sag 示垂体巨大腺瘤压迫视交叉。
2.1.3.4.癫痫性眼震(Epileptic nystagmus):
癫痫发作引起的眼震。癫痫性眼震是一种快速、重复、急跳性眼球运动,由癫痫放电引起。癫痫性眼震单独存在比较罕见,多伴有身体其他部位抽搐。
2.1.3.5.跟踪麻痹性眼震(Pursuit-paretic nystagmus):
大脑半球大面积病变引起双侧水平平稳跟踪显著不对称,驱动眼球慢性漂移,继而出现反应性的水平低振幅急跳性眼震。
2.2.凝视诱发性眼震(Gaze-evoked nystagmus):
眼球移动至眼眶的偏心凝视眼位时诱发的眼震,眼震快相常朝向凝视侧。
注释:凝视诱发性眼震可能是生理性的,也可能源于外周/中枢前庭功能受损或中枢凝视维持机制障碍,临床上应根据其具体特征判断。如果眼震仅出现在极度侧视位,且低振幅、低频率、双眼共轭、左右凝视对称、非持续性(数秒内衰减),并且不伴其他眼动或神经功能异常,则通常为生理性终末位眼震(1.1.)。生理性和病理性凝视诱发性眼震有时难以区分。如果眼震也出现于直视眼位,则属于自发性眼震的一种形式(2.1.),有时自发性眼震可以与凝视诱发性眼震并存(见2.2.3)。
凝视诱发性眼震通常是双眼的,但也可以是分离的或单眼的(通常与单眼的眼动受累有关)。分离性或单眼凝视诱发性眼震可能在向外凝视位(外展性眼震)或向内凝视位(内收性眼震)更为突出。当一侧眼内收功能受损,对侧眼外展时通常可见外展性眼震,见于核间眼肌麻痹、动眼神经部分麻痹、重症肌无力或限制性眼眶病。当一侧眼外展功能受损,对侧眼朝向患侧凝视(内收)时通常可见内收性眼震,见于外展神经麻痹、重症肌无力或限制性眼眶病。术语“凝视麻痹性眼震”仅适用于伴有凝视麻痹的凝视诱发性眼震(脑干或大脑半球病变,或重症肌无力等导致的眼外肌无力)。
2.2.1.凝视维持性眼震(Gaze-holding nystagmus (unilateral, bilateral, vertical)):
病理性凝视眼震是由于控制眼球在离心眼位的脑干和小脑神经整合中枢损害。如果用眼震电图测量,从离心位到中心位的眼球漂移慢相呈现速度减弱波形。
凝视维持性眼震视频
视频说明:在有Chiari畸形症状的受试者中,左右凝视诱发眼球震颤,并向注视方向跳动(双侧注视引起眼球震颤)。这被称为凝视维持性眼震,源于神经整合中枢受损。

病例说明:凝视诱发眼震伴反跳性眼震: 男性,32 岁,间断发作性平衡不稳感 15 月。发作时感头晕、口齿不清走路时身体晃动,像是醉酒一样,症状多在运动劳累、热水澡后发作。查体:凝视诱发眼震及反跳性眼震,直线行走测试阳性。诊断:发作性共济失调-2 型(episodic ataxia type 2,EA-2)10
2.2.2.Ⅰ度前庭性眼震(First degree vestibular nystagmus):
单侧凝视诱发性眼震,由于外周或中枢前庭张力不平衡,眼震仅出现于眼球向前庭功能减弱侧的对侧凝视时,在直视眼位时不出现。
2.2.3.前庭性加凝视维持眼震(Vestibular plus gaze-holding nystagmus):
向两侧注视均出现的眼震。是由于中枢或周围性前庭障碍导致的双侧前庭张力不平衡,加上凝视维持障碍机制。包括Bruns 眼震(Bruns’ Nystagmus),多见于脑桥小脑角区占位,是神经整合中枢及前庭功能联合损害所致的复合型眼震。向病侧注视时,出现低频率、大振幅眼震;向健侧注视时,出现高频率、小振幅眼震。


病例说明:男性,71 岁,2 周前突发行走不稳、恶心呕吐。高血压病史。查体:Brun’s 眼震,左侧肢体运动笨拙、物指不稳,Romberg 征阳性。CT 示左侧脑桥小脑角(CPA)出血,周边可见低密度水肿带。
2.2.4.反跳性眼震(Rebound nystagmus):
眼球由持续偏心凝视眼位回到直视眼位时,出现短暂的快相背离原偏心凝视方向的眼震。
2.2.5.向心性眼震(Centripetal nystagmus):
眼球偏心凝视时出现的凝视诱发性眼震,眼震离心(偏心)漂移产生慢相,快相朝向直视眼位。
2.3. 触发性眼震(Triggered nystagmus)
2.3.1. 位置性眼震(Positional nystagmus):
头位相对于地心变动时触发的眼震。
2.3.1.1. 良性阵发性位置性眼震(Benign paroxysmal positional nystagmus (BPPN)):
是由管结石或嵴帽结石性阵发性位置性眩晕产生的眼震。包括:
2.3.1.1.1.后半规管良性阵发性位置性眼震(Posterior semicircular canal BPPN):
Dix-Hallpike手法或侧躺手法(Semont诊断手法)诱发的潜伏期为一至数秒的位置性眼震。眼球上极朝向下耳旋转跳动,同时垂直向上跳动(朝向前额)。
后半规管良性阵发性位置性眼震视频
后半规管良性阵发性位置性眼震 右后半规管BPPV患者,在右Dix-Hallpike位置2秒潜伏期后,突然出现上跳和扭转性眼球震颤,眼球上极向右耳跳动,持续12秒。
2.3.1.1.2.水平半规管良性阵发性位置性眼震(Horizontal semicircular canal BPPN):
仰卧翻滚诱发的潜伏期为零至数秒的位置性眼震,当头转向一侧时出现水平性向下侧耳(向地性)或上侧耳(背地性)跳动的眼震。
视频说明:
水平半规管良性阵发性位置性眼震
水平半规管良性阵发性位置性眼震:左侧外半规管管石症患者,表现为向地眼震。当健侧右耳向下时,可见右向水平眼震。当患侧左耳向下时,可见更快的左向水平眼震。
水平半规管良性阵发性位置性眼震还包括 2.3.1.1.2.1. 假性自发性眼震(Pseudo-spontaneous nystagmus),即由于水平管结石或嵴帽结石,当头直立位时出现的看起来像自发的水平眼震,原因是水平半规管与水平面之间有30°向上的夹角。
2.3.1.1.3. 前半规管良性阵发性位置性眼震(Anterior semicircular canal BPPN):
Dix-Hallpike maneuver或仰卧垂直悬头位诱发的潜伏期为一至数秒的位置性眼震。眼震主要向下跳动,伴小幅旋转成分,眼球上极朝向受累耳。
视频说明:
前半规管良性阵发性位置性眼震
前半规管良性阵发性位置性眼震 右前半规管管石症,在左Dix-Hallpike位置诱发持续20秒的下跳和扭转性眼球震颤,眼上极向右耳跳动。
2.3.1.2. 其他类型的周围性位置性眼震(Other forms of peripheral positional nystagmus):
包括位置性酒精性眼震和由于其他周围前庭疾病导致的偶尔性位置性眼震。位置性酒精性眼震是轻嵴帽综合征中的一种情况,饮酒后酒精先进入嵴帽,滞后进入内淋巴,使嵴帽变轻,出现持续性位置性眼震。最近认为轻嵴帽综合征的机制是内淋巴变重或相对变重,发生脑膜炎及脑脊液蛋白水平增高时,都能使内淋巴比重增加,出现持续性位置性眼震。
2.3.1.3. 中枢性位置性眼震(Central positional nystagmus):
中枢神经系统疾病导致的位置性眼震最常见的是下跳性眼震。在床旁检查时中枢性水平位置性眼震(部分离地性)与水平半规管良性阵发性位置性眩晕鉴别困难。中枢性位置性眼震可以是短暂的,也可以是持续性的。短暂性眼震的特点是在多个平面上诱发出短潜伏期的立即达高峰的眼震,眼震存在短暂(<1 min)。短暂性位置性眼震的病变与小脑小结和蚓垂损害有关。持续性位置性眼震的机制还不确定。前庭性偏头痛也能引起中枢性位置性眼震。
视频说明:
中枢性位置性眼震两例视频:A B
视频说明:(A)前庭偏头痛患者,在直立位表现为自发的固定左方的水平中枢性前庭眼震(2.1.2.1.1.),然后在任一耳向下的情况下发展为方向改变的水平向地性位置性眼震。 (B) 小脑上动静脉畸形患者在双侧Dix-Hallpike位置均表现为持续性垂直性眼球震颤。
2.3.2. 摇头诱发的眼震(Headshaking-induced nystagmus):
水平面摇头后出现的眼震见于周围性或中枢性双侧前庭信号不对称,眼震通常是水平性的,一些中枢损害患者可以出现摇头后垂直眼震,被叫做倒错性摇头眼震。
2.3.3.交互性眼震(Cross-coupled nystagmus):
眼震出现的平面与温度、旋转头、摇头刺激的平面不一致。
2.3.4.声音诱发的眼震(Sound-induced nystagmus):
上半规管裂综合征是由于半规管骨质缺失,在中颅窝和上半规管之间产生“第三窗”。患者在压力/声音刺激下产生眼震和眩晕(Tullio’s现象)。
2.3.5.Valsalva诱发的眼震(Valsalva-induced nystagmus):
增加颅内压或中耳内压的Valsalva手法触发的眼震,通常见于上半规管裂综合征。
2.3.6.压力诱发的眼震(Pressure-induced nystagmus):
指外耳道压力改变诱发的眼震。外耳道压力改变(Hennebert’s征),传导到上半规管裂“第三窗”,诱发出Tullio’s现象。
2.3.7. 振动诱发的眼震(Vibration-induced nystagmus):
头部及颈部振动诱发的眼震,见于单侧前庭功能障碍,将振动的音叉方垂直放在乳突皮肤上能诱发出20 s的眼震。骨传导的振动能诱发出水平为主的眼震,快相多朝向未受累耳,也可朝向受累耳。可见于梅尼埃病、前庭神经施万细胞瘤。
2.3.8. 过度换气诱发的眼震(Hyperventilation-induced nystagmus):
过度换气发生呼吸性碱中毒,导致血管痉挛,当双侧前庭血管支配不对称时,出现双侧前庭张力不平衡,出现眩晕和眼震。
2.3.9 跟踪诱发的眼震(Pursuit-induced nystagmus):平滑跟踪时出现的眼震,但是是在平滑跟踪平面以外的平面出现的眼震。
3、眼震样运动(NYSTAGMUS-LIKE MOVEMENTS)
3.1. 扫视侵扰和视振荡(Saccadic intrusions and oscillations):
不恰当的扫视使眼离开要注视的靶目标,干扰中心视力。
3.1.1. 方波急跳(Square-wave jerks):成对的小幅水平协同扫视(<2°),使眼球从固视位离开,然再回归,间隔200~400 ms。方波急跳也见于垂直扫视欠冲,主要见于特发性下跳眼震综合征患者。
3.1.2. 巨扫视视振荡(Macrosaccadic oscillations):由于扫视过冲,眼球围绕固视点振荡。
3.1.3. 扫视脉冲(Saccadic pulses):稳定固视时的简短侵入,由非意向性离开固视位置的扫视引起,通常随后立即飘回原位。
3.1.4. 视扑动(Ocular flutter):间断性暴发的协同性水平扫视,没有扫视间隔,常常出现在自主扫视之后。
3.1.5. 视阵挛(Opsoclonus):多方向协同性振荡共同存在,没有扫视间歇期。
3.1.6. 自主性扫视振荡(Voluntary saccadic oscillations):也属于自主性扑动或眼震,一些正常个体可以自主诱发协同性高频扫视振荡,通常局限在水平面。
3.2. 其他眼震样运动(Other nystagmus-like movements):
3.2.1. 汇聚回缩性眼震(Convergence-retraction nystagmus):眼球向上扫视,或快相被快速汇聚或回缩代替(眼球被拉进眼眶),或二者同时存在,见于中脑背侧损害。
3.2.2. 点头痉挛综合征中的视振荡(Ocular oscillations in spasmus nutans):间歇性小振幅、高频率、以水平为主的水平摆动,两眼的振幅和相位不一致,归因于点头痉挛综合征。
3.2.3. 眼球上下摆动及变化(Ocular bobbing and its variants):眼球垂直运动,快速、慢速交替,见于意识水平下降的患者。
3.2.4. 上斜肌纤颤( Superior oblique myokymia):暴发性单眼小幅、高频不规则振荡,是滑车神经异常放电所致。
3.2.5. 乒乓凝视( Ping-pong gaze):缓慢连续的水平协同性双眼偏离,数秒后交替变化,绝大多数见于双侧大脑半球功能障碍。
3.2.6. 摆动性假性眼震(Pendular pseudonystagmus):摆动性眼震振荡,由头部抖动和前庭功能低下所致。
说明:
ICVD眼震分类1国内单希征团队11较早做了解读,最近杨旭教授联系获得中文版权发表,届时将发表在《神经损伤与功能重建》杂志。两个中文翻译术语不完全一致,可以作为参考,部分翻译需要校正。
- Eggers, Scott D.Z. et al. ‘Classification of Vestibular Signs and Examination Techniques: Nystagmus and Nystagmus-like Movements’. 1 Jan. 2019 : 57 – 87. ↩︎ ↩︎ ↩︎ ↩︎
- Tarnutzer AA,Straumanna D.Nystagmus[J].Curr Opin Neurol,2018,31:74-80. ↩︎
- http://blog.sina.com.cn/s/blog_b8c81b3a0102z6li.html ↩︎ ↩︎
- 孙春华,胡聪.眼球运动新概念[J].国外医学(眼科学分册),2004(05):348-351. ↩︎
- Tweed D, Vilis T.Geometric relations of eye position and velocityvectors during saccades[J].Vision Res, 1990, 30 (1) :111-127. ↩︎
- Raphan T.Modeling control of eye orientation in three dimensions.I.Role of muscle pulleys in determining saccadic trajectory[J].JNeurophysiol, 1998, 79 (5) :2653-2667. ↩︎
- Wight K W.Brown’s syndrome:diagnosis and management[J].Trans Am Ophthalmol Soc, 1999, 97:1023-1109. ↩︎
- 张晓翔. 眼外肌生物力学特性及眼球运动模型可视化的研究[D].太原理工大学,2014. ↩︎
- http://www.jvr-web.org/ICVD.html ↩︎
- http://kuaibao.qq.com/s/20181018B1Z1VU00 ↩︎ ↩︎ ↩︎ ↩︎
- 姜树军,樊春秋,吴孝江,李伟强,单希征.巴拉尼协会眼震及眼震样运动分类解读[J].北京医学,2019,41(12):1109-1112. ↩︎